- 1. A méhnyakrák globális terhe és a szűrés kihívásai
A méhnyakrák továbbra is jelentős globális közegészségügyi kihívás, annak ellenére, hogy hatékony szűréssel és korai beavatkozással nagyrészt megelőzhető. Az Egészségügyi Világszervezet (WHO) szerint 2022-ben világszerte becslések szerint 662 000 új eset és 349 000 haláleset történt, amivel a negyedik leggyakoribb rákbetegség és a negyedik vezető halálok a nők körében a rákkal összefüggő halálozásban. A betegségteher aránytalanul koncentrálódik az alacsony és közepes jövedelmű országokban (LMIC), ahol az előfordulási és halálozási arányok jelentősen magasabbak, mint a magas jövedelmű országokban. Ezek elsősorban a magas színvonalú szűrőprogramok, valamint a rákmegelőző elváltozások hatékony felismerésének és kezelésének hiányából fakadnak, amit súlyosbítanak a következők:
-Hiányzó vagy gyenge szűrőinfrastruktúraHozzáférhető, minőségbiztosított szűrőszolgáltatások hiánya.
-Erőforrás-korlátokKorlátozott laboratóriumi infrastruktúra, hűtőlánc-logisztika és megbízható villamosenergia-ellátás.
-MunkaerőhiányKépzett laboratóriumi és klinikai személyzet hiánya.
-Késések és az utánkövetés elmaradásaA mintavétel és az eredmények elérhetősége között eltelt idő elhúzódik, ami késedelmekhez vezethet a klinikai ellátásban, vagy a betegek követési idő csökkenéséhez vezethet[1].
2. A méhnyakrák etiológiája és molekuláris alapjai
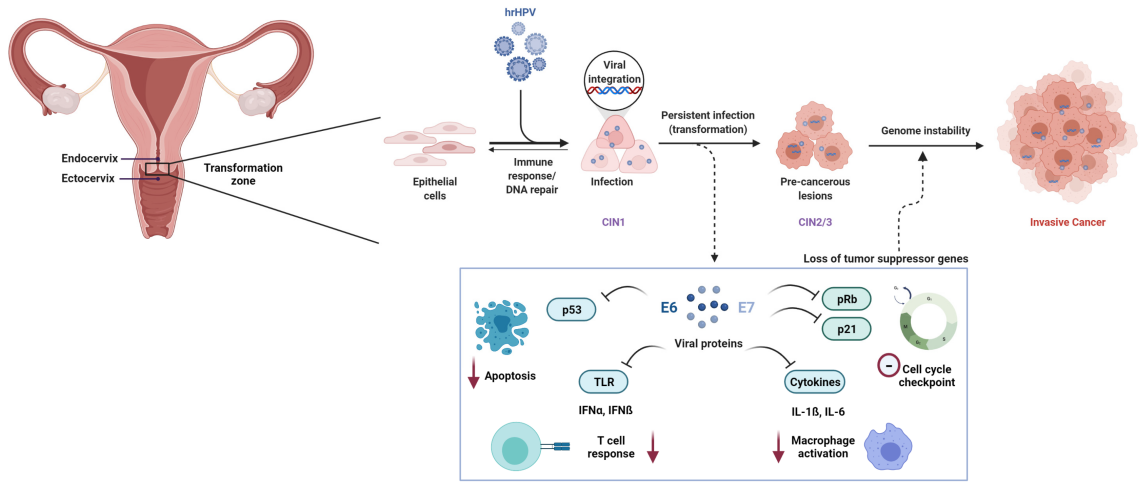
A méhnyakrák kialakulásának szükséges oka a magas kockázatú humán papillomavírus (HR-HPV) tartós fertőzése. A több mint 200 azonosított HPV genotípus közül legalább12 típusa Nemzetközi Rákkutató Ügynökség (IARC) rákkeltő anyagként (1. csoport) osztályozta.

Molekuláris szinten a HPV által közvetített karcinogenezist elsősorban az E6 és E7 vírusonkoproteinek vezérlik. Az E6 elősegíti a p53 tumorszupresszor fehérje lebontását, míg az E7 funkcionálisan inaktiválja a retinoblasztóma fehérjét (Rb), ami a sejtciklus szabályozási zavarához és rosszindulatú transzformációhoz vezet.
3.WHO által ajánlott szűrési stratégiák
Az Egészségügyi Világszervezet a HPV nukleinsav-tesztet (NAT) ajánlja a méhnyakrák megelőzésének elsődleges szűrőmódszereként.
Általános lakosság:HPV DNS vagy mRNS alapú NAT-ok
HIV-vel élő nők:HPV DNS-alapú NAT-ok
Szűrési intervallumok:
30–65 éves nők: 5–10 évente
HIV-vel élő nők: 3-5 évente
A citológiai alapú módszerekkel összehasonlítva a HPV-tesztelés kimutatjanagyobb érzékenységés biztosítjakiváló negatív prediktív érték, lehetővé téve a hosszabb és költséghatékonyabb szűrési intervallumokat.
4.WHO céltermékprofil HPV szűrővizsgálatokhoz
A WHO kidolgozott egyCéltermékprofil (TPP)decentralizált és erőforrás-korlátozott környezetben történő használatra szánt HPV szűrővizsgálatokhoz.[1]
Főbb jellemzők a következők:
- Kompatibilitás az önállóan gyűjtött mintákkal
- Több magas kockázatú HPV genotípus (≥12 típus) kimutatása
- Nem laboratóriumi képzésben részesült személyzet általi kezelés
- Eredmények egyetlen klinikai konzultáción belül elérhetők
Ezek a kritériumok támogatják az ellátás helyszínén történő tesztelést és a „szűrés és kezelés” stratégiákat.
5.Teljesen automatizált, magas kockázatú HPV-észlelő platform
A Macro & Micro-Test AIO800 rendszere biztosítja a következőket:egy teljesen automatizált mintától a válaszig terjedő munkafolyamata nukleinsav-kivonás, -amplifikáció és -kimutatás integrálása a WHO által ajánlott szűrési stratégiákkal összhangban.

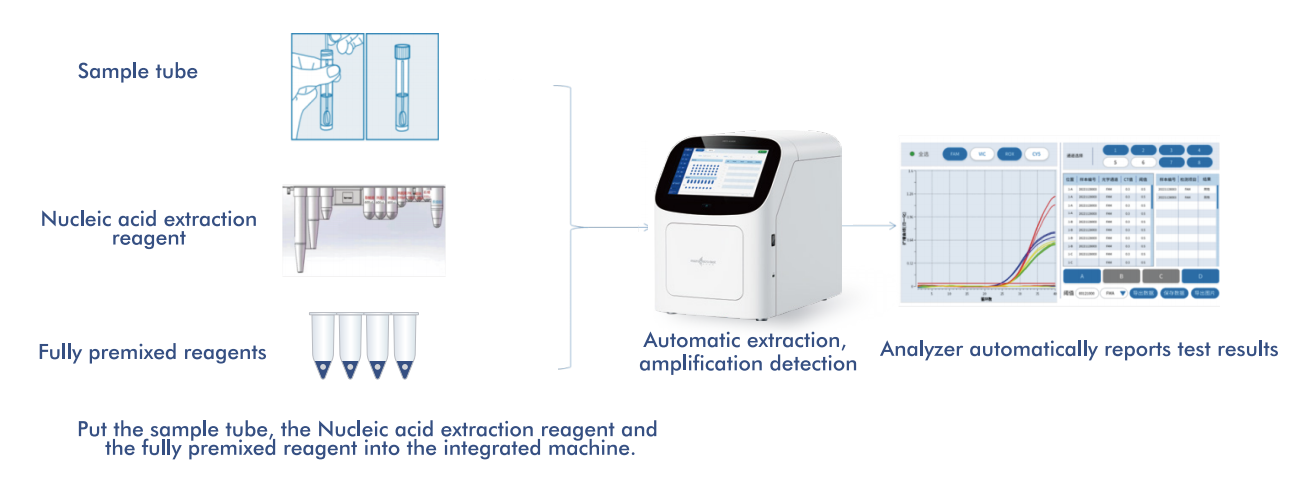
5.1 Automatizált mintavételtől a válaszadásig tartó munkafolyamat
A platform egyetlen, zárt rendszerbe integrálja a nukleinsav-kivonást, -amplifikációt és -detektálást, minimális kezelői beavatkozást igényelve. Ez a kialakítás:
- -Csökkenti a speciális laboratóriumi személyzettől való függőséget
- -Minimalizálja a folyamat változékonyságát és a szennyeződés kockázatát
- -Lehetővé teszi a telepítést decentralizált egészségügyi intézményekben
Ugyanakkor az átviteli kapacitása támogatja a központosított laboratóriumokban való alkalmazást, megkönnyítve a nagyszabású szűrőprogramokat.
5.2 Széleskörű genotípus-meghatározási lefedettség
A rendszer 14 magas kockázatú HPV-típust észlel, beleértve az IARC által besorolt mind a 12 rákkeltő típust (HPV16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58 és 59), valamint a HPV66-ot és HPV68-at.
Fontos, hogy biztosítjatípusspecifikus genotípus-meghatározáseredményeket, lehetővé téve a kockázatbecslést és a pontosabb klinikai ellátást.
5.3 Analitikai érzékenység és klinikai következmények
A 300 kópia/ml kimutatási határral a rendszer képes azonosítani az alacsony szintű HPV-fertőzést, amely hozzájárul a következőkhöz:
- - Klinikailag releváns fertőzések korábbi felismerése
- -Javított negatív prediktív érték
- -Támogatás a meghosszabbított szűrési intervallumokhoz
5.4 Önmintavételezés támogatása
A platform mindkettővel kompatibilisnyaki tamponminták és önként gyűjtött vizeletmintáka WHO ajánlásaival való összhang megteremtése a szűrővizsgálatok igénybevételét akadályozó fő tényezők kezelése érdekében, beleértve:
- -Korlátozott hozzáférés az egészségügyi intézményekhez
- -Szociokulturális korlátok
Közzététel ideje: 2026. márc. 27.
